Dermatite atopica
La dermatite atopica è una malattia cronica della pelle che causa infiammazione, arrossamento, irritazione e prurito intenso. La sua evoluzione è ciclica, con fasi di peggioramento, chiamate riacutizzazioni, seguite da periodi di miglioramento o remissione completa (guarigione). Sebbene sia più comune nei bambini, la dermatite atopica può colpire persone di qualsiasi età. I sintomi si attenuano generalmente con l’età adulta tuttavia, in alcune persone, questa condizione può persistere per tutta la vita. Non è una patologia contagiosa e non può quindi essere passata da una persona all’altra, ed è più comune nelle latitudini più alte, probabilmente a causa della minore esposizione al sole e dei livelli più bassi di umidità.
La dermatite atopica è una malattia cronica della pelle che causa infiammazione, arrossamento, irritazione e prurito intenso.
Quali sono le cause della dermatite atopica?
La dermatite atopica è una condizione multifattoriale, cioè che può essere causata da diversi fattori. Si manifesta quando la barriera cutanea, lo strato più esterno della pelle, è compromessa. La barriera cutanea ha numerose funzioni, come proteggere la pelle da agenti esterni, mantenere l’idratazione, prevenire la perdita di acqua e regolare la temperatura corporea. Quando questa è danneggiata, la pelle diventa più sensibile e vulnerabile a irritanti, allergeni e altri fattori ambientali. Il cambiamento stagionale e lo stress psicofisico sono tra i principali fattori che ne provocano l’insorgenza.
Quali sono i fattori di rischio della dermatite atopica?
L’insorgenza della dermatite atopica è favorita da fattori genetici, immunologici e ambientali che possono compromettere la funzione della barriera cutanea.
- Fattori genetici: la probabilità di sviluppare la dermatite atopica aumenta se c’è una storia familiare della malattia. Alterazioni nei geni responsabili del mantenimento di una barriera cutanea sana rendono la pelle più vulnerabile agli agenti esterni.
- Fattori immunologici: un sistema immunitario iperattivo può provocare infiammazione della pelle, contribuendo allo sviluppo della dermatite atopica.
- Fattori ambientali: l’esposizione al fumo di tabacco, gli inquinanti atmosferici, alcuni componenti dei prodotti dermatologici e una pelle eccessivamente secca possono compromettere la barriera cutanea, favorendo la perdita di umidità e aumentando il rischio di dermatite atopica.

Quali sono i sintomi della dermatite atopica?
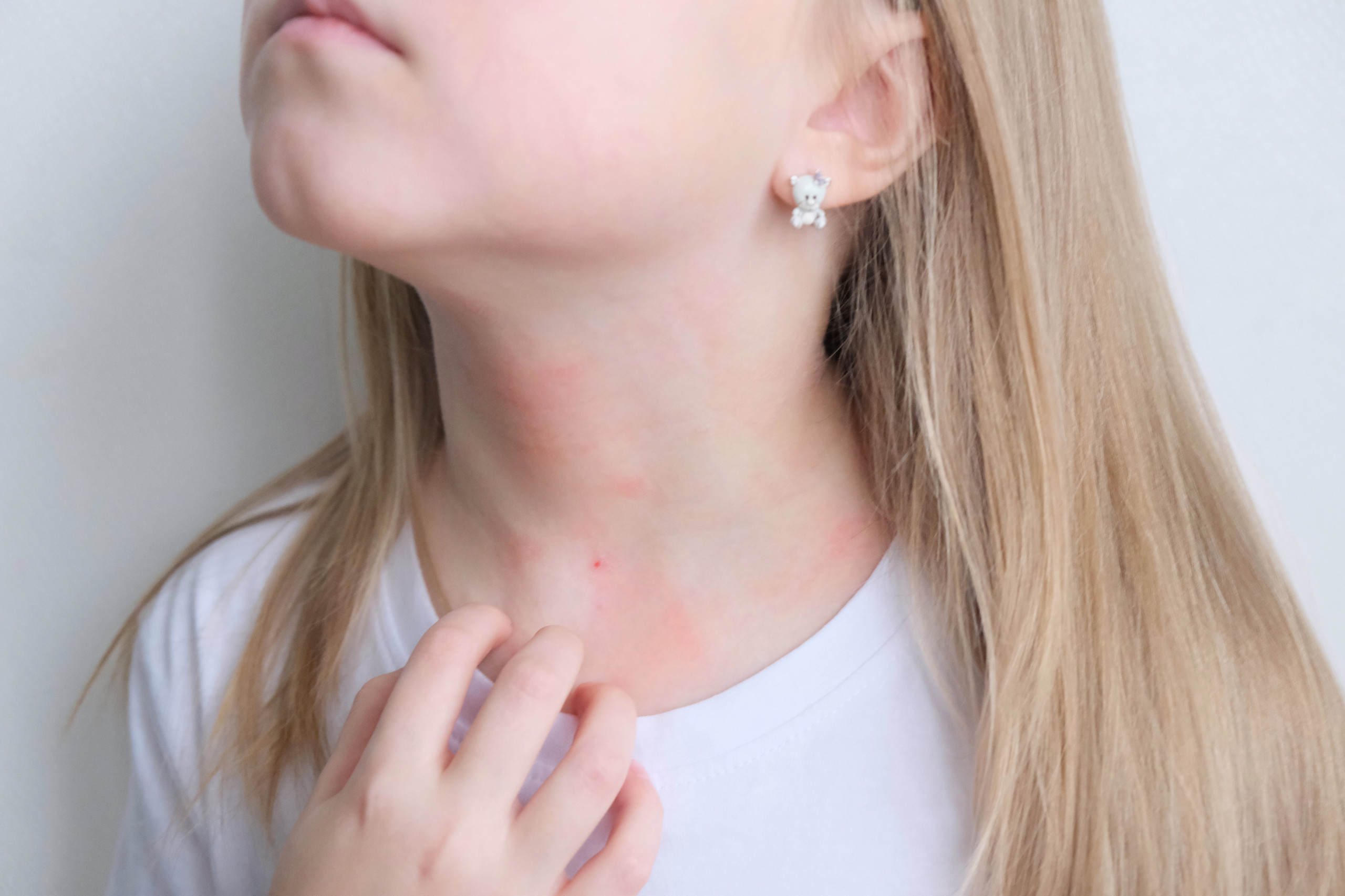
Il sintomo più comune della dermatite atopica è il prurito che può essere così intenso da interferire con la vita di tutti i giorni: può disturbare il sonno, compromettere la concentrazione a scuola o al lavoro e portare a un grattamento eccessivo, fino al sanguinamento.
Le ulteriori manifestazioni cutanee della dermatite atopica possono variare significativamente da persona a persona, con un’intensità dei sintomi che varia da lieve a grave. Tra le manifestazioni più comuni vi sono:
- pelle secca e screpolata;
- gonfiore e infiammazione;
- eruzioni cutanee di colore rosso, marrone, viola o grigio (a seconda della carnagione), spesso dolorose al tatto, caratterizzate da pelle ruvida, screpolata e occasionalmente desquamata;
- piccole protuberanze cutanee piene di liquido o formazione di croste;
- pelle più scura intorno agli occhi e variazioni di colore (chiazze più chiare o più scure) nelle aree precedentemente colpite.
L’aspetto e la localizzazione delle lesioni variano a seconda dell’età, sebbene possano interessare qualsiasi parte del corpo.
Nei neonati e fino ai due anni di età, è comune la comparsa di eruzione cutanea rossa ed essudante (cioè che rilascia un liquido infiammatorio sieropurulento) che può peggiorare se grattata. Questa si manifesta principalmente su guance, fronte, viso, cuoio capelluto, gomiti e pieghe delle ginocchia, mentre raramente coinvolge l’area del pannolino.
Nei bambini dai due anni di età fino alla pubertà, l’eruzione cutanea appare spesso rossa, ispessita e desquamante e, se grattata, può essudare o sanguinare. Le zone più colpite includono gomiti, pieghe delle ginocchia, collo e caviglie.
Negli adolescenti e negli adulti, invece, l’eruzione cutanea tende ad assumere una colorazione rossastra o marrone scuro, con desquamazione e, in caso di grattamento, può sanguinare o formare croste. Le aree più interessate sono mani, collo, gomiti, pieghe delle ginocchia, pelle intorno agli occhi, caviglie e piedi.
Condizioni correlate e complicazioni della dermatite atopica
Le persone con dermatite atopica spesso soffrono anche di altre condizioni correlate. Tra queste, vi sono asma e allergie, comprese quelle alimentari e altre malattie della pelle, come l’ittiosi, che provoca pelle secca e ispessita. Inoltre, la dermatite atopica può essere associata a disturbi psicologici, come depressione, ansia e disturbi del sonno che possono causare problemi comportamentali nei bambini.
Le complicanze della dermatite atopica possono includere infezioni batteriche della pelle, spesso conseguenti al grattamento, che possono rendere la malattia più difficile da controllare, e infezioni virali, come verruche o herpes labiale. Altri disturbi associati alla dermatite atopica includono l’eczema alle mani e disturbi oculari, come la congiuntivite, che provoca gonfiore e arrossamento della parte interna della palpebra e della sclera, e la blefarite, che causa infiammazione e arrossamento delle palpebre.
L’aspetto e la localizzazione delle lesioni cutanee variano a seconda dell’età, anche se possono interessare qualsiasi parte del corpo.
Come si arriva alla diagnosi di dermatite atopica?
Non sono disponibili esami specifici per la dermatite atopica. Per arrivare alla diagnosi, è necessaria una visita dermatologica durante la quale il/la medico/a, dopo aver eseguito un’anamnesi iniziale, valuterà i sintomi ed esaminerà le manifestazioni cutanee. In alcuni casi, potrebbero essere richiesti anche una visita allergologica ed esami specifici per identificare eventuali allergie (patch test, prick test).
I sintomi della dermatite atopica possono essere simili a quelli di altre condizioni che interessano la pelle, come la dermatite da contatto, il lichen simplex, il lichen planus, la psoriasi, la scabbia, la tinea corporis o la dermatite seborroica. Per questo motivo, potrebbe essere necessario eseguire ulteriori accertamenti, inclusa una biopsia, al fine di escludere altre condizioni.
Come si previene la dermatite atopica?
La dermatite atopica non può essere prevenuta, ma è possibile prevenire le riacutizzazioni e gestire i sintomi seguendo alcune pratiche quotidiane e modificando lo stile di vita. Qui di seguito alcuni esempi.
- Idratazione della pelle: mantenere la pelle ben idratata è essenziale. Si consiglia di applicare creme o unguenti idratanti e privi di fragranze, frequentemente e subito dopo essersi lavati, per trattenere l’umidità e prevenire la secchezza.
- Evitare agenti irritanti: elementi come detersivi aggressivi, tessuti ruvidi (come la lana) o sintetici, prodotti profumati o contenenti alcol possono peggiorare la dermatite atopica. È preferibile evitarli per non compromettere la condizione della pelle.
- Bagni brevi e tiepidi: l’acqua calda e i bagni prolungati possono disidratare la pelle e peggiorare i sintomi. È preferibile optare per docce brevi con acqua tiepida, così da preservare l’equilibrio idrico della pelle. Dopo la doccia, asciugare delicatamente la pelle tamponando con un asciugamano, evitando di sfregarla.
- Detersione delicata: è importante utilizzare saponi delicati, privi di profumi e sostanze irritanti, che rispettino la pelle sensibile e non favoriscano l’insorgenza di fastidi.
- Controllo dello stress: lo stress può scatenare o esacerbare i sintomi della dermatite atopica. Tecniche di rilassamento come yoga, meditazione e respirazione profonda sono molto utili per favorire il benessere psicofisico e ridurre lo stress.
- Protezione solare: è consigliabile utilizzare creme solari adatte per pelli delicate, evitando le scottature che potrebbero peggiorare la condizione.
- Evitare temperature estreme: le temperature troppo calde o fredde, così come l’umidità eccessiva o la secchezza dell’aria, possono aumentare i sintomi della dermatite atopica. L’utilizzo di un umidificatore durante i mesi invernali può prevenire la pelle secca e irritata.
Qual è il trattamento della dermatite atopica?
Il trattamento della dermatite atopica può iniziare con un’idratazione regolare e altre abitudini di cura personale. Se queste non sono efficaci, il/la medico/a potrebbe consigliare terapie per ridurre i sintomi e favorire la riparazione della pelle.
- Antistaminici: somministrati per via orale, gli antistaminici aiutano a ridurre il prurito, alleviando il disagio associato alla dermatite atopica;
- Creme steroidee topiche: utili per controllare il prurito, le creme a base di corticosteroidi devono essere usate seguendo rigorosamente le indicazioni del/la medico/a, poiché un uso eccessivo può causare effetti collaterali, come l’assottigliamento della pelle;
- Steroidi orali: nei casi gravi, il/la medico/a può prescrivere corticosteroidi orali per controllare l’infiammazione. Questi farmaci vanno usati solo per periodi brevi, poiché possono comportare effetti collaterali come l’aumento della glicemia, il glaucoma, la crescita rallentata nei bambini e una guarigione più lenta delle ferite.
- Farmaci immunosoppressori o anticorpi monoclonali: per i casi più gravi in cui i corticosteroidi non sono efficaci, il/la medico/a può prescrivere farmaci immunosoppressori oppure anticorpi monoclonali, per modulare la risposta del sistema immunitario e ridurre i sintomi.
- Antibiotici, antivirali o antifungini: se la dermatite atopica si infetta, il/la medico/a può prescrivere antibiotici, antivirali o antifungini per eliminare l’infezione e alleviare i sintomi.
- Bende umide: costituiscono un trattamento intensivo che prevede l’applicazione di creme steroidee seguita dall’avvolgimento della pelle con bende umide. In caso di riacutizzazione grave questo trattamento può essere eseguito in ospedale.
- Fototerapia: le persone con riacutizzazioni gravi dopo i trattamenti tradizionali possono trarre beneficio da questo trattamento, che prevede l’esposizione controllata della pelle a raggi ultravioletti. Non è raccomandata a lungo termine, poiché può aumentare il rischio di cancro della pelle e accelerare l’invecchiamento cutaneo.
American Academy of Dermatology Association. Atopic dermatitis. https://www.aad.org/public/diseases/eczema/types/atopic-dermatitis
Cleveland Clinic. Atopic dermatitis. https://my.clevelandclinic.org/health/diseases/24299-atopic-dermatitis
Kolb L, Ferrer-Bruker SJ. Atopic dermatitis. 2023 Aug 8. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025 Jan. PMID: 28846349.
Mayo Clinic. Atopic dermatitis – symptoms and causes. https://www.mayoclinic.org/diseases-conditions/atopic-dermatitis-eczema/symptoms-causes/syc-20353273
Mayo Clinic. Atopic dermatitis – diagnosis and treatment. https://www.mayoclinic.org/diseases-conditions/atopic-dermatitis-eczema/diagnosis-treatment/drc-20353279
Medscape. Atopic dermatitis. https://emedicine.medscape.com/article/1049085-overview?form=fpf
National Eczema Association. Atopic dermatitis. https://nationaleczema.org/eczema/types-of-eczema/atopic-dermatitis/
NHS. Atopic eczema. https://www.nhs.uk/conditions/atopic-eczema/
National Institute of Arthritis and Musculoskeletal and Skin Disease. Atopic dermatitis. https://www.niams.nih.gov/health-topics/atopic-dermatitis

Korian Redazione
L’attività redazionale di Korian si basa su un approccio rigoroso e responsabile alla divulgazione scientifica, con l’obiettivo di offrire contenuti che siano clinicamente accurati e accessibili. Grazie al supporto di un pool di esperti, tra cui medici, biologi e professionisti del settore, specializzati in comunicazione medica, sviluppiamo testi che riflettono l’attualità delle conoscenze scientifiche…Leggi di più




