Ernia del disco
L’ernia del disco, o ernia discale, si verifica quando il nucleo polposo di un disco intervertebrale, la struttura che separa una vertebra dall’altra, sporge dal suo rivestimento. In medicina, infatti, il termine ernia si riferisce alla protrusione di un organo o di una struttura anatomica dalla sua sede fisiologica.
La colonna vertebrale umana è formata da 33 vertebre separate tra loro dai dischi intervertebrali, che funzionano come un ammortizzatore e ne permettono un parziale movimento, grazie al quale ci si piega e allunga. I dischi intervertebrali sono composti da una struttura esterna rigida, detta anello fibroso, e da una interna, il nucleo polposo, gelatinoso e flessibile. Se l’anello fibroso è danneggiato e presenta aperture, il nucleo può sporgere all’esterno, causando appunto l’ernia del disco.
L’ernia del disco si distingue in base alla regione della colonna vertebrale in cui si verifica: per esempio, si parla di ernia cervicale quando la protrusione interessa le prime sette vertebre della colonna, quelle che costituiscono il collo. La maggior parte dei casi di ernia del disco interessa la regione lombare della colonna vertebrale, composta da cinque vertebre e situata tra la toracica (in alto) e la sacrale (in basso). Sebbene l’ernia lombare e l’ernia cervicale siano le più comuni, perché coinvolgono le regioni della colonna vertebrale maggiormente sottoposte a stress biomeccanici, l’ernia può verificarsi anche nella regione toracica della colonna vertebrale.
L’ernia del disco rappresenta una condizione che può essere molto dolorosa se determina una compressione dei nervi spinali (quelli che escono ed entrano nelle vertebre raggiungendo il midollo spinale), ed è più comune negli uomini tra i 30 e i 50 anni.
Quali sono le cause dell’ernia del disco?
La causa più comune dell’ernia discale è la degenerazione del disco che si verifica con l’avanzare degli anni, quando si disidrata e si indebolisce. Una seconda causa di ernia al disco sono traumi o lesioni alla colonna vertebrale che determinano la lesione dell’anello fibroso: possono essere traumi singoli, oppure traumi lievi ma ripetuti che nel tempo danneggiano la struttura.
Vi sono inoltre fattori che aumentano il rischio di sviluppare l’ernia del disco:
- obesità, che comporta un maggior carico per la colonna vertebrale;
- fumo di tabacco, perché le sostanze contenute nelle sigarette e in particolare la nicotina danneggiano, tra gli altri organi e tessuti, anche i dischi intervertebrali;
- professione, nel caso di lavori che richiedono sforzi fisici ripetuti come sollevamento di carichi, trazioni, spinte, piegamenti;
- sedentarietà, che indebolisce i muscoli addominali e della schiena, per cui non sostengono più correttamente la colonna vertebrale;
- fattori genetici, perché gli studi hanno evidenziato alcune varianti geniche (per esempio per geni che codificano per proteine del collagene) che possono aumentare il rischio di sviluppo dell’ernia del disco.
Quali sono i sintomi dell’ernia del disco?
I sintomi dell’ernia del disco dipendono molto dalla posizione e dalla gravità dell’ernia. Comunque, sono riconducibili al dolore, che può essere assente o minimo se la protrusione non comprime i nervi, molto intenso in caso contrario. Il dolore può essere intermittente o continuo, e movimenti anche piccoli, come colpi di tosse o minimi spostamenti, oppure lo stare a lungo in piedi, possono aggravarlo.
Anche l’area interessata dal dolore dipende dalla posizione dell’ernia del disco (e da quale nervo risulta compresso). Per esempio, nell’ernia lombare è comune la sciatica, cioè un dolore che corre lungo la gamba seguendo il decorso del nervo sciatico, mentre l’ernia cervicale può causare un dolore al collo che si irradia lungo il braccio seguendo il percorso del nervo radiale che lo percorre.
Le persone con ernia del disco possono anche sentire intorpidimento, scarsa sensibilità, formicolii e debolezza muscolare nell’area del corpo interessata dal nervo compresso.
Il dolore può essere tale da compromettere la capacità di svolgere le proprie attività quotidiane e, se non trattato, diventare cronico.
Inoltre, sebbene di rado, l’ernia può coinvolgere la cauda equina, cioè il fascio dei nervi che emergono dalla porzione finale della colonna vertebrale. La cauda equina, così chiamata perché i nervi che la formano ricordano la coda di un cavallo, provvede alle funzioni sensoriali e motorie degli arti inferiori e degli organi pelvici. Premendo su questi nervi, l’ernia del disco può portare alla cosiddetta sindrome della cauda equina, che si presenta con sintomi quali ritenzione urinaria (non si percepisce lo stimolo di urinare), incontinenza urinaria o intestinale, scarsa sensibilità nella regione pelvica, debolezza o paralisi della porzione inferiore del corpo, disfunzione erettile. La sindrome della cauda equina è rara, ma richiede un trattamento urgente perché, se non si interviene in modo tempestivo, i nervi possono rimanere danneggiati in modo permanente e portare a paralisi degli arti inferiori, incontinenza e disfunzioni sessuali.
Come si arriva alla diagnosi di ernia del disco?
Per la diagnosi dell’ernia del disco, il/la medico/a si basa innanzitutto sulla raccolta dei sintomi, per capire il tipo di dolore provato e il suo irraggiamento (per esempio se lungo il braccio o la gamba) e gli eventuali fattori di rischio. Dopo la visita medica, l’esame diagnostico di riferimento per l’ernia del disco è la risonanza magnetica; in caso di controindicazioni si può eseguire una TC. Entrambi sono esami di imaging, cioè permettono di avere immagini dell’interno dell’organismo (sfruttando rispettivamente i campi magnetici e i raggi X) così da stabilire l’esatta sede e la gravità dell’ernia.
Se necessario, soprattutto se il paziente riporta intorpidimento e debolezza muscolare, il/la medico/a può indicare un ulteriore esame per la valutazione di eventuali lesioni che l’ernia può aver causato a nervi e muscoli. Si tratta dell’elettromiografia, un esame che consiste nell’inserimento di un elettrodo a forma di ago nel muscolo, così da valutarne gli impulsi elettrici quando è a riposo e quando è in contrazione. Di norma, l’elettromiografia è associata a un’elettroneurografia, un esame che permette la valutazione della conduzione nervosa ed è svolto applicando gli elettrodi sulla pelle.
Come si previene l’ernia del disco?
Sebbene non vi siano strategie che assicurino di evitare la degenerazione del disco intervertebrale, e dunque dell’ernia, ve ne sono molte per limitarne il rischio. Innanzitutto, smettere di fumare consente di tutelare la salute dei dischi intervertebrali, oltre che dell’organismo nel suo complesso. Inoltre, svolgere una regolare attività fisica consente di mantenere il tono muscolare, tutelando la colonna vertebrale, e di prevenire l’obesità, che rappresenta un fattore di rischio per l’ernia del disco. Ancora è fondamentale, quando si devono sollevare oggetti pesanti, utilizzare i movimenti corretti che permettono di non caricare eccessivamente la schiena: tenere i piedi alla larghezza delle spalle per avere un supporto stabile, piegare le ginocchia e mantenere la colonna vertebrale dritta, usando i muscoli delle gambe per il sollevamento (e lo stesso quando l’oggetto deve essere appoggiato). Una postura corretta è importante anche quando si sta seduti: la schiena dovrebbe essere sempre tenuta dritta, con le spalle rilassate e, se si lavora al computer, il monitor deve rimanere all’altezza degli occhi, così da non dover piegare il collo. Anche l’uso di una sedia adeguata, con altezza regolabile per consentire ai piedi di poggiare a terra e che fornisca un buon supporto lombare, è importante per preservare la colonna vertebrale.
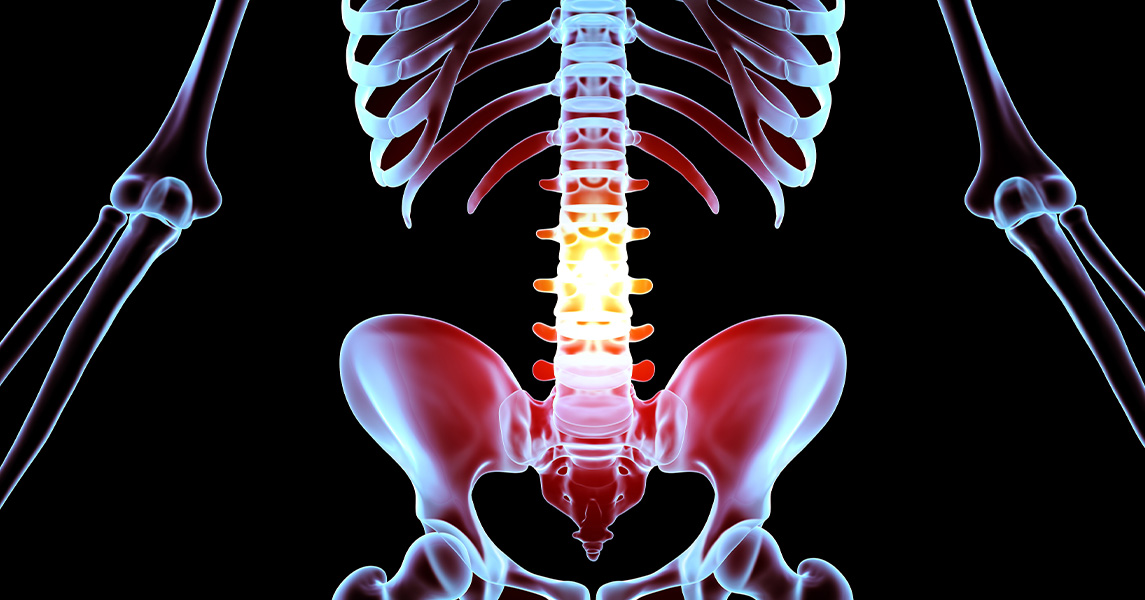
Qual è il trattamento dell’ernia del disco?
L’ernia del disco può inizialmente essere trattata, in base al quadro clinico, con un approccio conservativo, ossia evitando l’intervento chirurgico. Questo approccio richiede al paziente di stare a riposo per un periodo che può andare da qualche giorno ad alcune settimane, evitando gli sforzi fisici che possono sollecitare la colonna vertebrale (ma non è raccomandato il rimanere a letto). Il trattamento farmacologico si basa su antinfiammatori non steroidei, antidolorifici e miorilassanti per mitigare l’infiammazione e il dolore. In alcuni casi possono essere prescritti anche farmaci corticosteroidei. Dopo il periodo di riposo si può procedere con una terapia fisica mirata (per esempio ginnastica posturale, fisioterapia con trazioni vertebrali, massaggi) per rinforzare la muscolatura della colonna vertebrale e per alleviare la compressione causata dall’ernia.
Se il dolore persiste o addirittura peggiora, il/la medico/a può consigliare l’intervento chirurgico (indispensabile nel caso si sia sviluppata la sindrome della cauda equina). L’operazione consiste nella rimozione, totale o parziale, del nucleo polposo (discectomia), che può avvenire con tecniche classiche o con tecniche mini-invasive, che oggi rappresentano lo standard di intervento. L’intervento chirurgico per la cura dell’ernia del disco può anche prevedere la rimozione dell’intero disco intervertebrale e l’inserimento di una protesi tra le vertebre interessate, che agisce da spaziatore. Il tipo di intervento è scelto valutando diversi fattori.
Alla discectomia può spesso essere associata la laminectomia, un intervento che consiste nella rimozione di parte o tutta la lamina, una parte della vertebra, così da alleviare la pressione sui nervi. Inoltre, nel caso dell’ernia cervicale l’intervento prevede spesso la fusione delle due vertebre del disco interessato; in altri casi è possibile inserire una protesi che permette di mantenere una migliore mobilità del collo.
Bibliografia
Ahn Y, Kim J-E, Yoo B-R, Jeong Y-M. A new grading system for migrated lumbar disc herniation on sagittal magnetic resonance imaging: an agreement study. J Clin Med 11 (7), 1750 (2022), 10.3390/jcm11071750
American Association of Neurological Surgeons, Herniated disk, https://www.aans.org/patients/conditions-treatments/herniated-disc/
American Association of Neurological Surgeons, Cauda equina syndrome, https://www.aans.org/patients/conditions-treatments/cauda-equina-syndrome/
Dydyk AM, Ngnitewe, Mesfin SB. Disc herniation. StatPearls (2023) https://www.ncbi.nlm.nih.gov/books/NBK441822/
Istituto superiore di sanità, ISS Salute, Ernia del disco, https://www.issalute.it/index.php/la-salute-dalla-a-alla-z-menu/e/ernia-del-disco
Istituto superiore di sanità, ISS Salute, Elettromiografia (esami di accertamento), https://www.issalute.it/index.php/la-salute-dalla-a-alla-z-menu/e/elettromiografia-esami-di-accertamento
John Hopkins Medicine, Laminectomy, https://www.hopkinsmedicine.org/health/treatment-tests-and-therapies/laminectomy
John Hopkins Medicine, Lumbar disk disease (herniated disk), https://www.hopkinsmedicine.org/health/conditions-and-diseases/lumbar-disc-disease-herniated-disc
Medline Plus, Lifting and bending the right way, https://medlineplus.gov/ency/patientinstructions/000414.htm
Medline Plus, Taking care of your back at home, https://medlineplus.gov/ency/article/002119.htm
National Spine Health Foundation, The smoking spine, https://spinehealth.org/article/the-smoking-spine/
Segar AH, Baroncini A, Urban JPG et al. Obesity increases the odds of invertebral disc herniation and spinal stenosis; an MRI study of 1634 low back pain patients. Eur Spine J 33 (3), 915-23 (2024) 10.1007/s00586-024-08154-4
Spine Health, How posture can aggravate a lumbar herniated disc, https://www.spine-health.com/blog/how-posture-can-aggravate-lumbar-herniated-disc
Spine Health, Spine surgery for a cervical herniated disc, https://www.spine-health.com/conditions/herniated-disc/spine-surgery-cervical-herniated-disc
Società italiana di ortopedia e traumatologia (SIOT), Linee guida per la diagnosi e il trattamento dell’ernia del disco lombare con radicolopatia, Giornale italiano di Ortopedia e Traumatologia (2016) https://old.giot.it/wp-content/uploads/2016/07/03_Art_LINEE-GUIDA.pdf
Stanford Medicine, Disk herniation – Risk factors, https://stanfordhealthcare.org/medical-conditions/back-neck-and-spine/herniated-disc/risks.html
Zielinska N, Podgórski M, Haładaj R et al. Risk factors for intervertebral disk pathologies: a point of view formerly and today – A review. J Clin Med 10 (3), 409 (2022) https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7865549/

Korian Redazione
L’attività redazionale di Korian si basa su un approccio rigoroso e responsabile alla divulgazione scientifica, con l’obiettivo di offrire contenuti che siano clinicamente accurati e accessibili. Grazie al supporto di un pool di esperti, tra cui medici, biologi e professionisti del settore, specializzati in comunicazione medica, sviluppiamo testi che riflettono l’attualità delle conoscenze scientifiche…Leggi di più